Introduction
Depuis plus de dix ans, nous réalisons le sertissage de prothèse pour les implantations percutanées de valves aortiques (transcatheter aortic valve implantation – TAVI) en salle de cathétérisme cardiaque.
L’équipe est composée de deux cardiologues interventionnels, de deux manipulateurs d’électroradiologie médicale (MERM) et de deux un infirmiers diplômés d’État (IDE) au CHU de Grenoble) et d’une équipe d’anesthésie (médecin anesthésiste réanimateur – MAR, et infirmier anesthésiste – IADE).
Selon les textes et décrets : n° 2022-382 du 16 mars 2022 :
« Art. D. 6124-184-3 : Un acte interventionnel sous imagerie médicale en cardiologie ne peut être réalisé, y compris en urgence, qu’avec la participation d’au moins :
[…]
2° Un auxiliaire médical pour la rythmologie mention A mentionnée à l’article R. 6123-130 et, pour les autres activités, deux auxiliaires médicaux, dont au moins un infirmier, formés à la réalisation de ces actes. Lorsque l’acte est pratiqué sur un enfant, l’infirmier est expérimenté dans la prise en charge des enfants. »
Selon les recommandations de la Société française de cardiologie :
« Une unité de cathétérisme diagnostique ou interventionnel nécessite des locaux et du matériel spécifiques, un personnel médical et paramédical compétent et dédié à cette activité. »
Le sertissage des valves aortiques pour TAVI ne figure pas dans les décrets de compétence des personnels paramédicaux de salle de cardiologie interventionnelle. C’est pour cela que nous avons voulu formaliser cette tâche avec les cardiologues interventionnels en rédigeant le protocole de coopération du sertissage de valve pour TAVI.
Indications du TAVI
Sténose aortique symptomatique
Les patients pris en charge pour la pose d’un TAVI sont des patients avec une sténose aortique symptomatique dont les critères sont les suivants :
- en première intention > ou = à 75 ans ;
- si haut risque chirurgical, à partir de 65 ans ;
- si contre-indication chirurgicale ;
- patients avec une dégénérescence de bioprothèse aortique.
Figure 1
Patients avec insuffisance aortique et contre-indication chirurgicale
Cette indication est validée par une équipe médicale après un staff multidisciplinaire (HEART TEAM).
La prise en charge du patient en salle de cathétérisme se fera après différents examens qui seront essentiels à la fois pour le choix du diamètre de la prothèse mais aussi pour la voie d’abord percutanée. Il y a plusieurs voies d’abord possibles : percutanée fémorale, carotidienne, axillaire et transaortique.
En pratique
Les examens complémentaires suivants sont nécessaires avant d’envisager l’implantation de la valve TAVI :
- électrocardiogramme ;
- écho cœur (permettant une analyse détaillée de l’état du cœur et de la valve aortique) ;
- coronarographie (évaluation de l’état des artères coronaires) ;
- scanner cardiaque élargi jusqu’aux axes fémoraux.
L’analyse du rétrécissement aortique et des dimensions de l’anneau aortique (la structure sur laquelle s’attache la valve aortique) pour déterminer la taille de la valve et le diamètre des artères iliaques et fémorales, sera faite afin de déterminer si la voie d’abord artérielle est possible.
Procédure
Nous utilisons deux types de valves.
Prothèse sertie sur ballon
Cette prothèse pour TAVI est sertie sur ballon.
Elle est introduite dans la majorité des cas par voie fémorale, puis positionnée à travers la valve aortique pathologique. L’opérateur implante la prothèse en gonflant le ballon.
Prothèse auto-expansive
L’autre type de prothèse que nous utilisons est une bioprothèse dont l’armature est en Nitinol, auto-expansive.
De la même manière, elle s’implante dans la majorité des cas par voie fémorale, puis une fois correctement positionnée, au travers de la valve aortique, celle-ci est sortie de sa capsule de délivrance.
Elle est déployée progressivement par le cardiologue sur la valve pathologique grâce au retrait de la capsule. La valve reprend alors sa forme à la température corporelle.
Il existe sur le marché d’autres prothèses aortiques pour TAVI que nous n’utilisons pas actuellement au CHUGA.
Il s’agit d’un geste réalisé en salle de coronarographie (ou bloc de chirurgie cardiaque avec salle hybride) qui nécessite la présence de deux opérateurs cardiologues interventionnels et deux paramédicaux dont un sertisseur.
Ce geste est réalisé sous sédation avec la présence permanente d’une équipe d’anesthésie.
L’abord percutané fémoral est le plus fréquent. Les abords chirurgicaux transcarotidien, transaortique ou transaxillaire sont plus rares.
Prise en charge du patient et technique
Après la réalisation de l’identitovigilance et la vérification du dossier du patient (prise de l’antiagrégant plaquettaire et présence des examens nécessaires au TAVI), le patient est allongé en décubitus dorsal.
Le patient est monitoré (ECG, pression artérielle et saturation) et nous réalisons la désinfection des voies d’abord (fémorale, radiale gauche et thoracique en cas de complications) de façon stérile.
L’équipe d’anesthésie réalise la sédation profonde du patient pendant que l’équipe paramédicale prépare les tables d’examen (une pour les médecins et une pour le paramédical pour le sertissage de la valve) avec le matériel nécessaire à la procédure.
Rôle du MERM qui sertit la bioprothèse aortique
Lors des TAVI, une valve est choisie en fonction de plusieurs facteurs anatomiques et en fonction des coulées calcaires. Cela peut être une valve sertie sur ballon donc expansive sur ballon ou une valve capturée dans une capsule, donc auto-expansive.
Préparation de la prothèse expansible sur ballon
Technique de sertissage et rôle du MERM
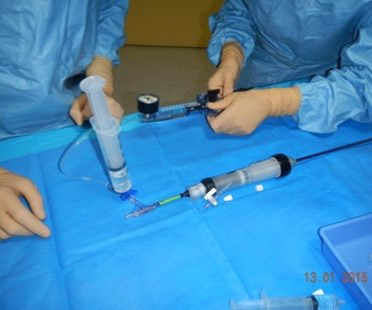
Dans un premier temps, le MERM réceptionne tout le matériel nécessaire à la procédure sur sa table stérile.
Il vérifie le bon fonctionnement du cathéter, le torque, l’avancement de la gaine vers le ballon. Puis il procède au rinçage de la lumière interne.
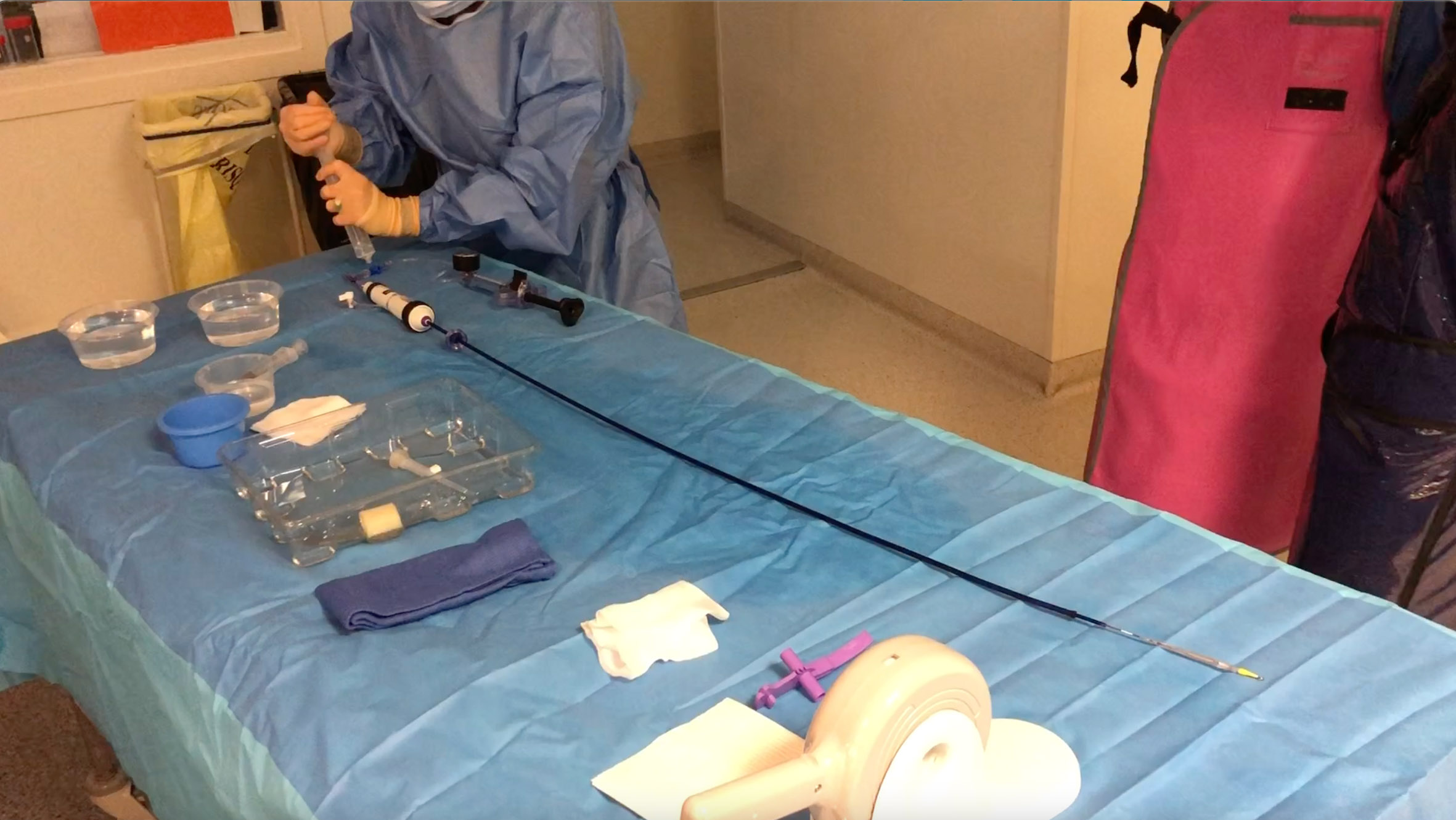
Figure 1. Dans un premier temps le MERM réceptionne tout le matériel nécessaire à la procédure sur sa table stérile.Il vérifie le bon fonctionnement du cathéter, torque, avancement de la gaine vers le ballon.Puis rinçage de la lumière interne.© Nathalie Lattarico
Préparation de la seringue d’inflation en mettant un 1/3 de produit de contraste et 2/3 d’eau stérile héparinée.
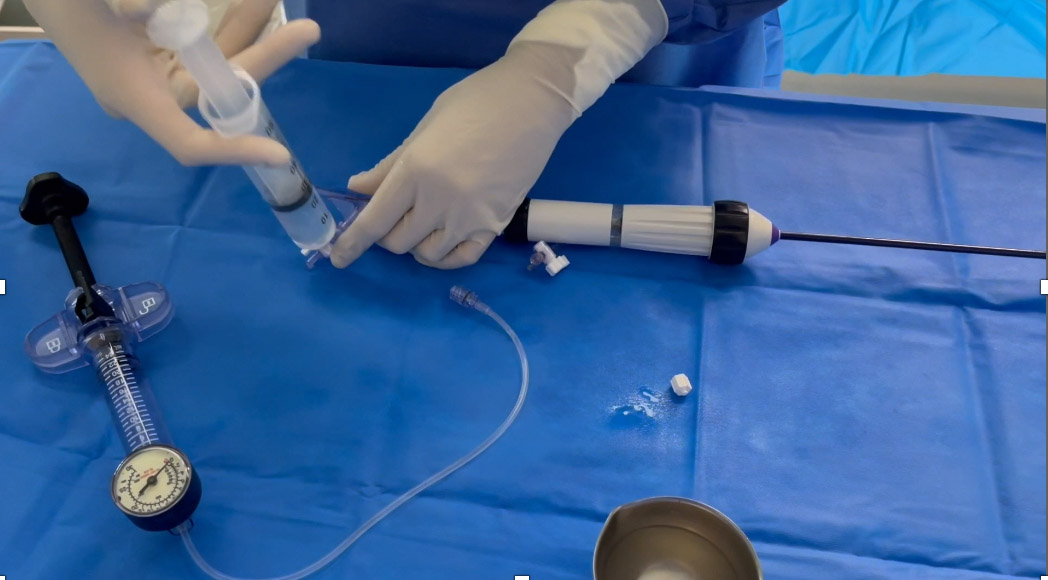
Figure 2. Préparation de la seringue d’inflation en mettant un 1/3 de produit de contraste et 2/3 d’eau stérile héparinée.© Nathalie Lattarico
Préparation du désilet qui restera en place durant toute la procédure (introducteur) qui peut être de 14 à 16 Fr en fonction de la taille de la prothèse.
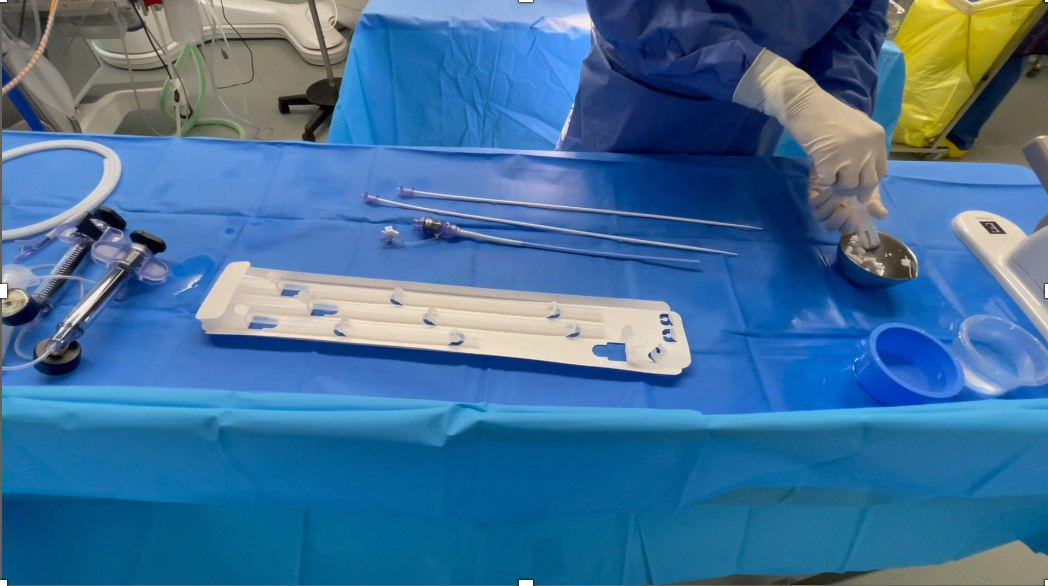
Figure 3. Préparation du désilet qui restera en place durant toute la procédure (introducteur) qui peut être de 14 à 16Fr en fonction de la taille de la prothèse.© Nathalie Lattarico
Préparation du ballon en le débullant (espace mort = espace rempli d’air).
Préparation du ballon en le débullant (espace mort = espace rempli d’air).© Nathalie Lattarico
Rinçage de la valve dans une eau stérile à température ambiante dans deux bacs différents (1 minute chaque bac).
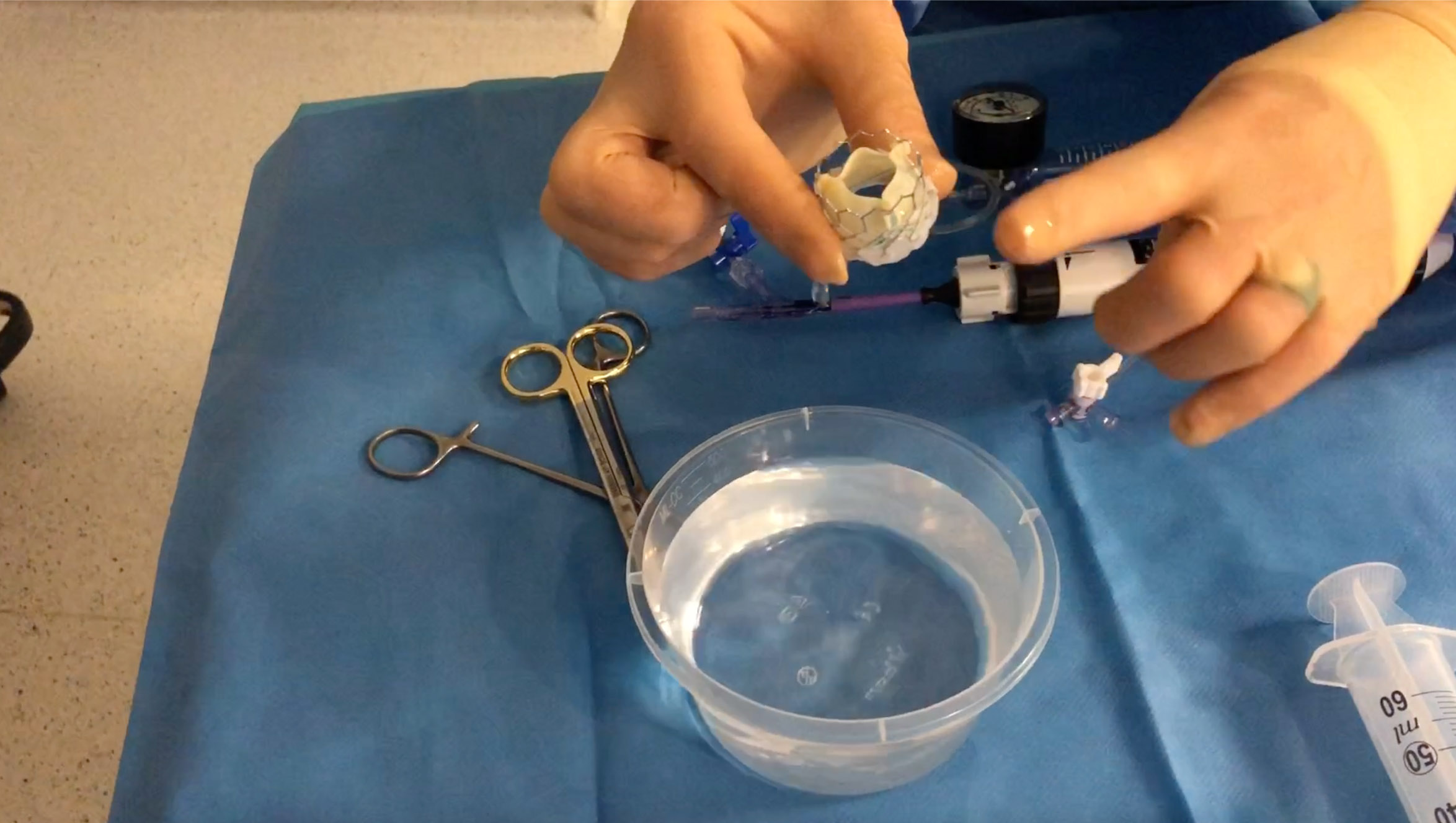
Figure 5. Rinçage de la valve dans une eau stérile à température ambiante dans deux bacs différents (1min chaque bac).© Nathalie Lattarico
Préparation de la valve en réduisant partiellement son diamètre sur le cathéter, puis faire valider le sens de la valve par le cardiologue interventionnel avant de la réduire complètement pour qu’elle soit implantée au patient.
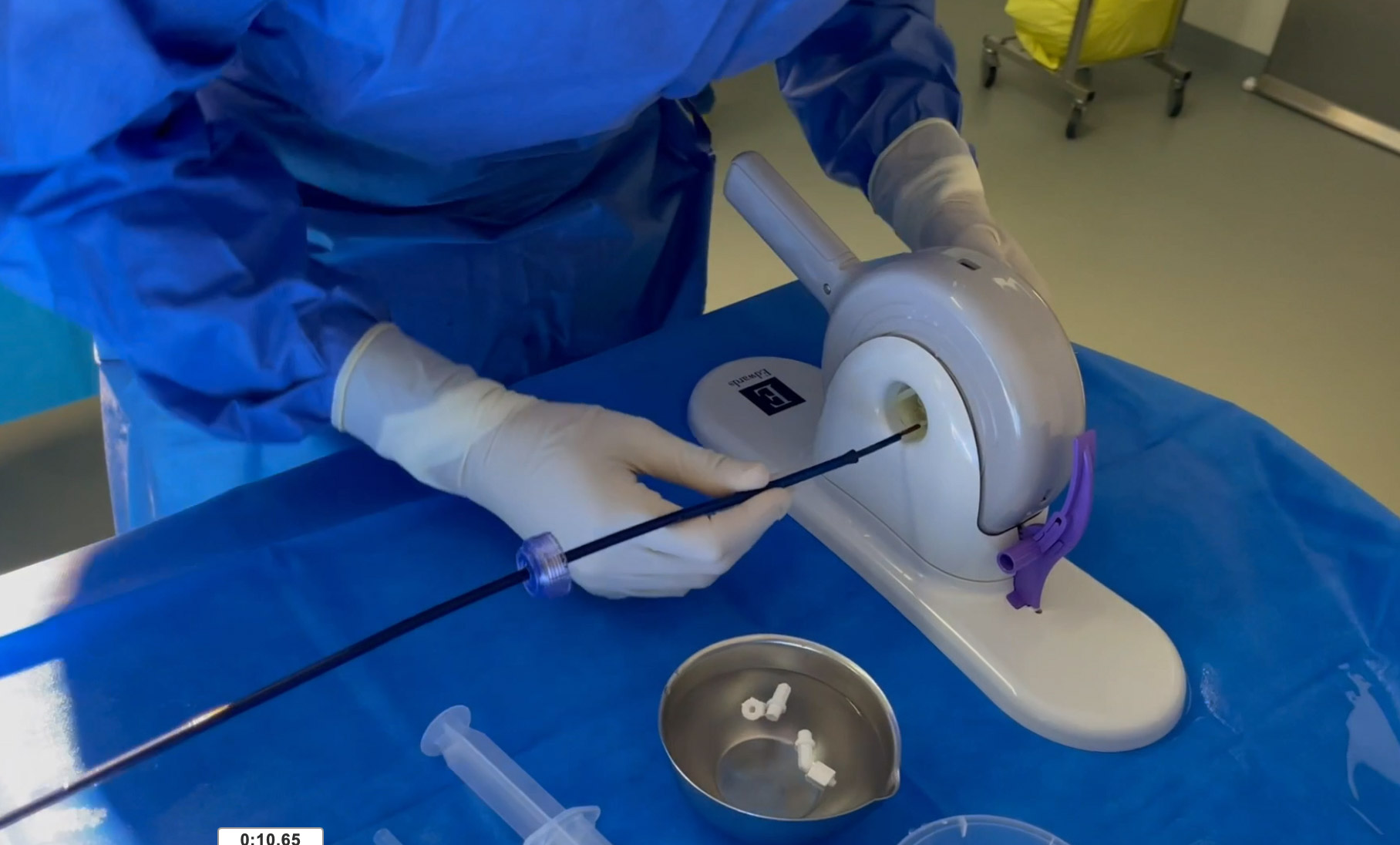
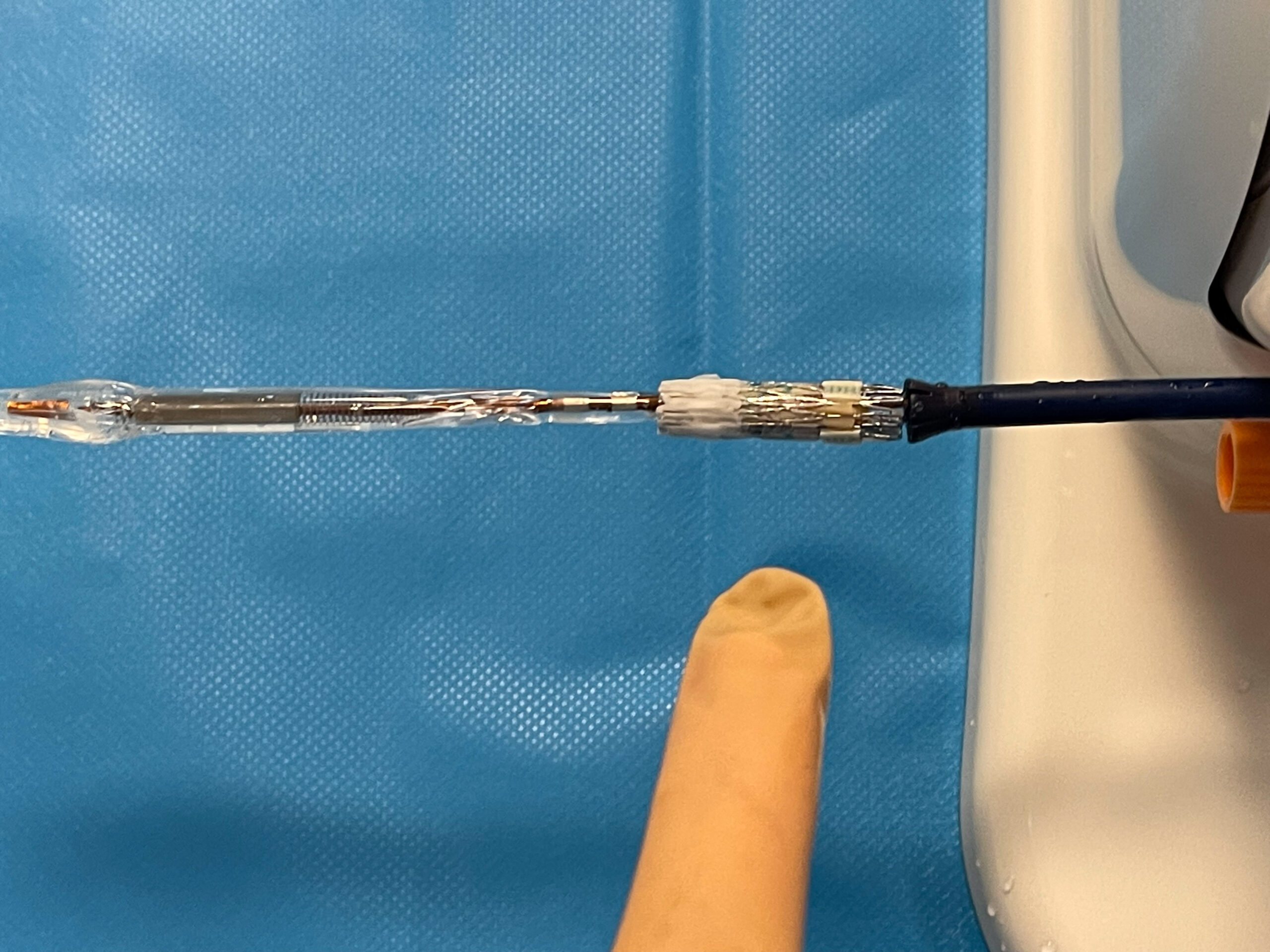
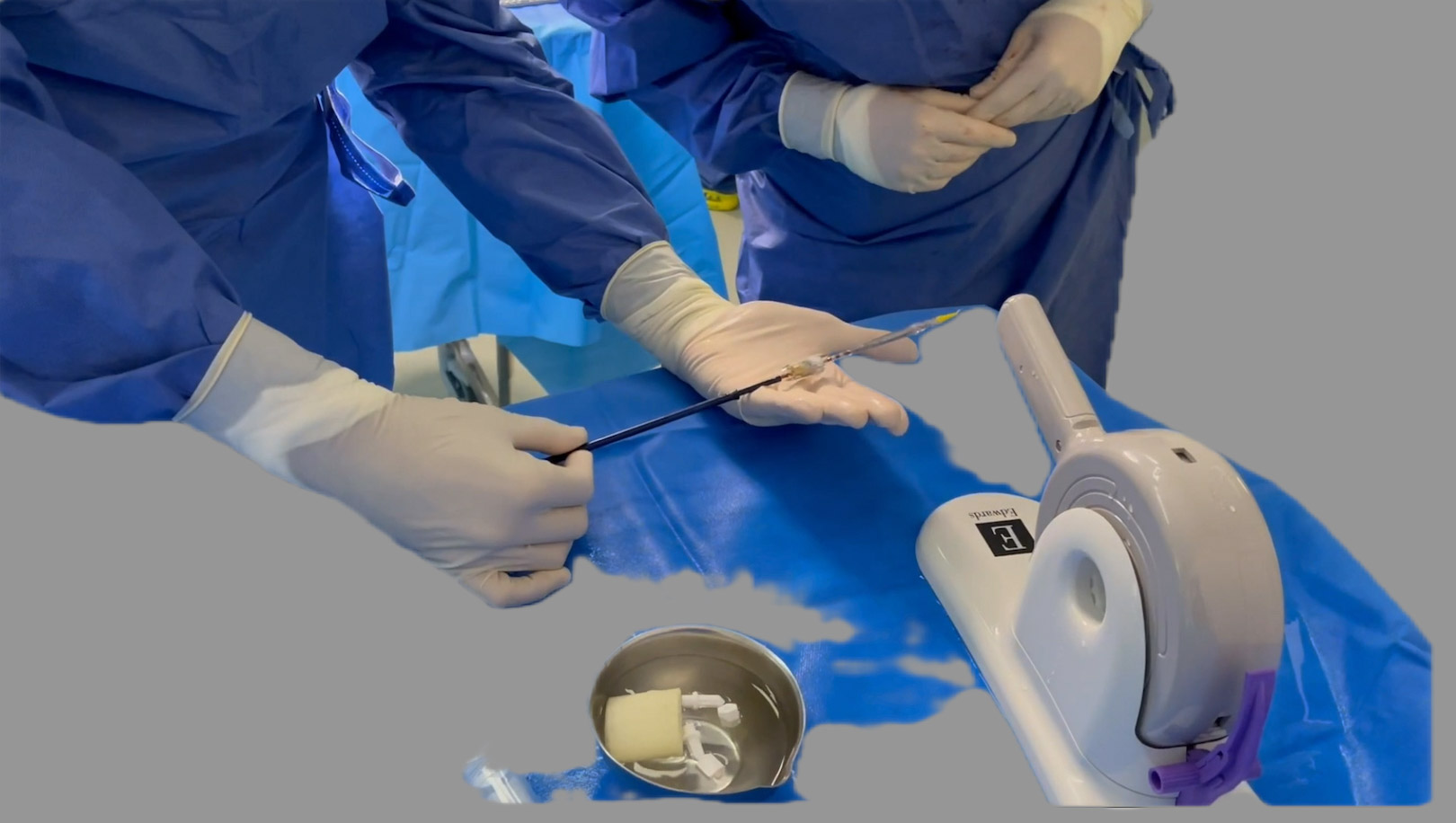
Figure 6. Préparation de la valve en réduisant partiellement son diamètre sur le cathéter, puis faire valider le sens de la valve par le cardiologue interventionnel avant de la réduire complètement pour qu’elle soit implantée au patient.© Nathalie Lattarico
Pour l’introduction du cathéter d’implantation dans le désilet de 14 ou 16 Fr, la valve est protégée par un petit tube (le loader).
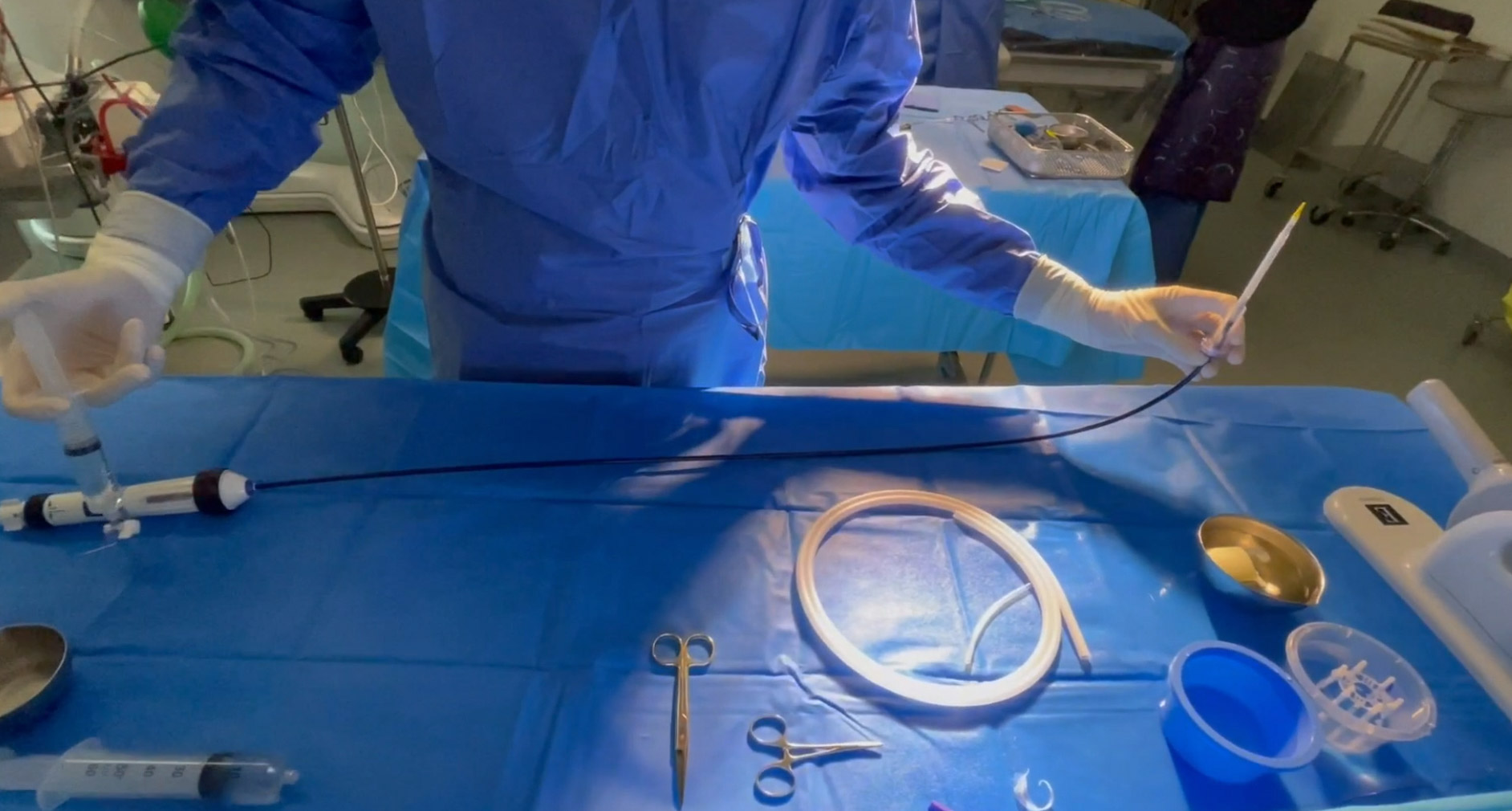
Figure 7. Pour l’introduction du cathéter d’implantation dans le désilet de 14 ou 16 French la valve est protégée par un petit tube (le loader).© Nathalie Lattarico
Pour le sertissage, notre rôle s’arrête à cette étape, mais nous sommes ensuite positionnés à la table d’examen avec les médecins pour la délivrance de la prothèse.
Durant la délivrance, nous sommes amenés à faire des injections de produit de contraste pour le contrôle du bon largage de la prothèse et à avertir si les courbes hémodynamiques du patient se modifient.
Nous surveillons aussi les images radiologiques.
Notre expertise dans ce domaine nous amène parfois à intervenir si un évènement indésirable survient.
Prothèse auto-expansible
Pour le sertissage de la valve auto-expansive, la démarche n’est pas tout à fait la même, sachant qu’il faut réduire la valve dans une capsule.
Technique de sertissage et rôle du MERM
Présentation du dispositif et préparation des différentes étapes.
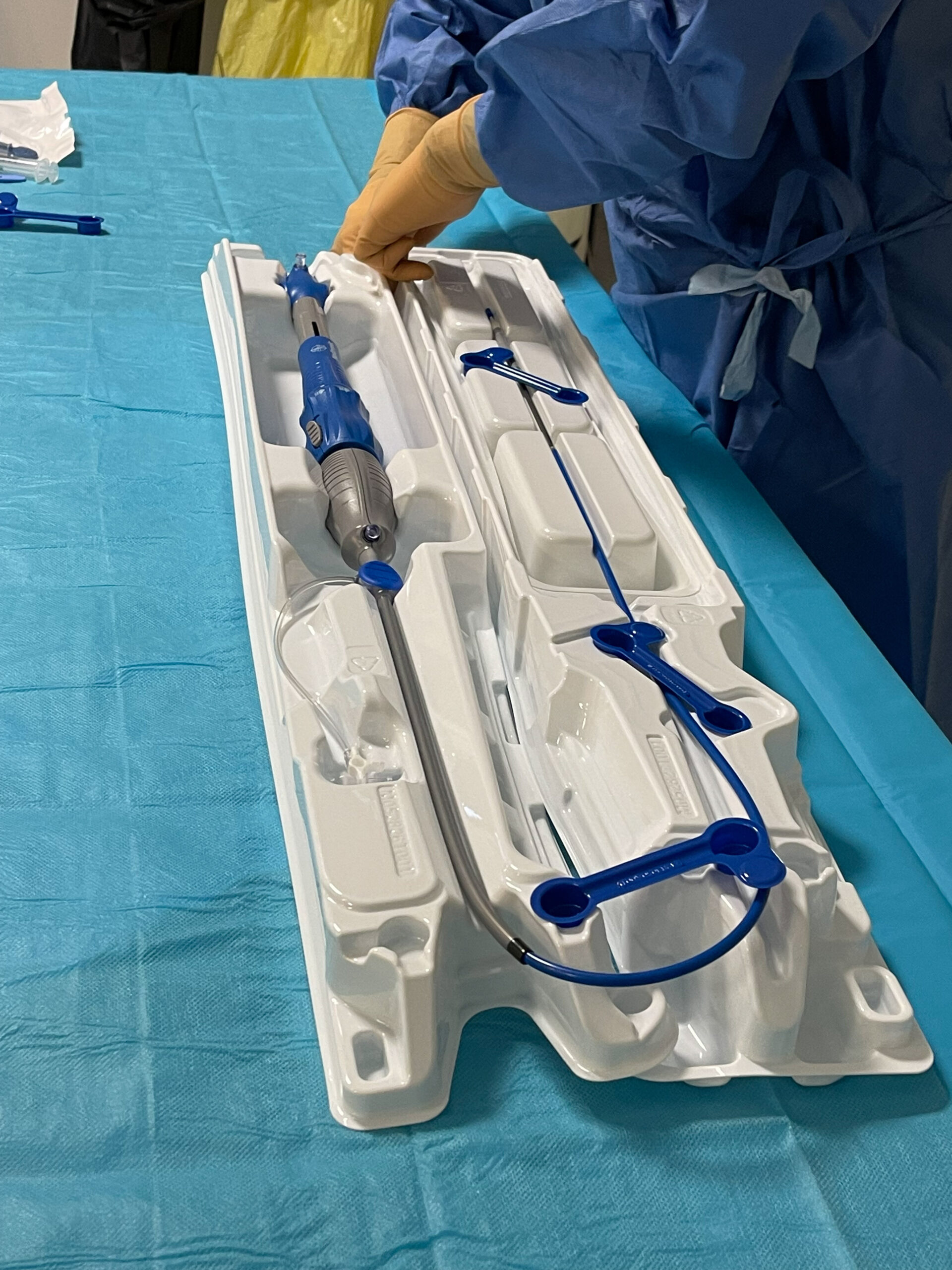

Figure 8. Présentation du dispositif et préparation des différentes étapes.© Nathalie Latarico
Remplir le bac de sertissage de 2 litres de sérum physiologique stérile à une température 4 à 6 °C.


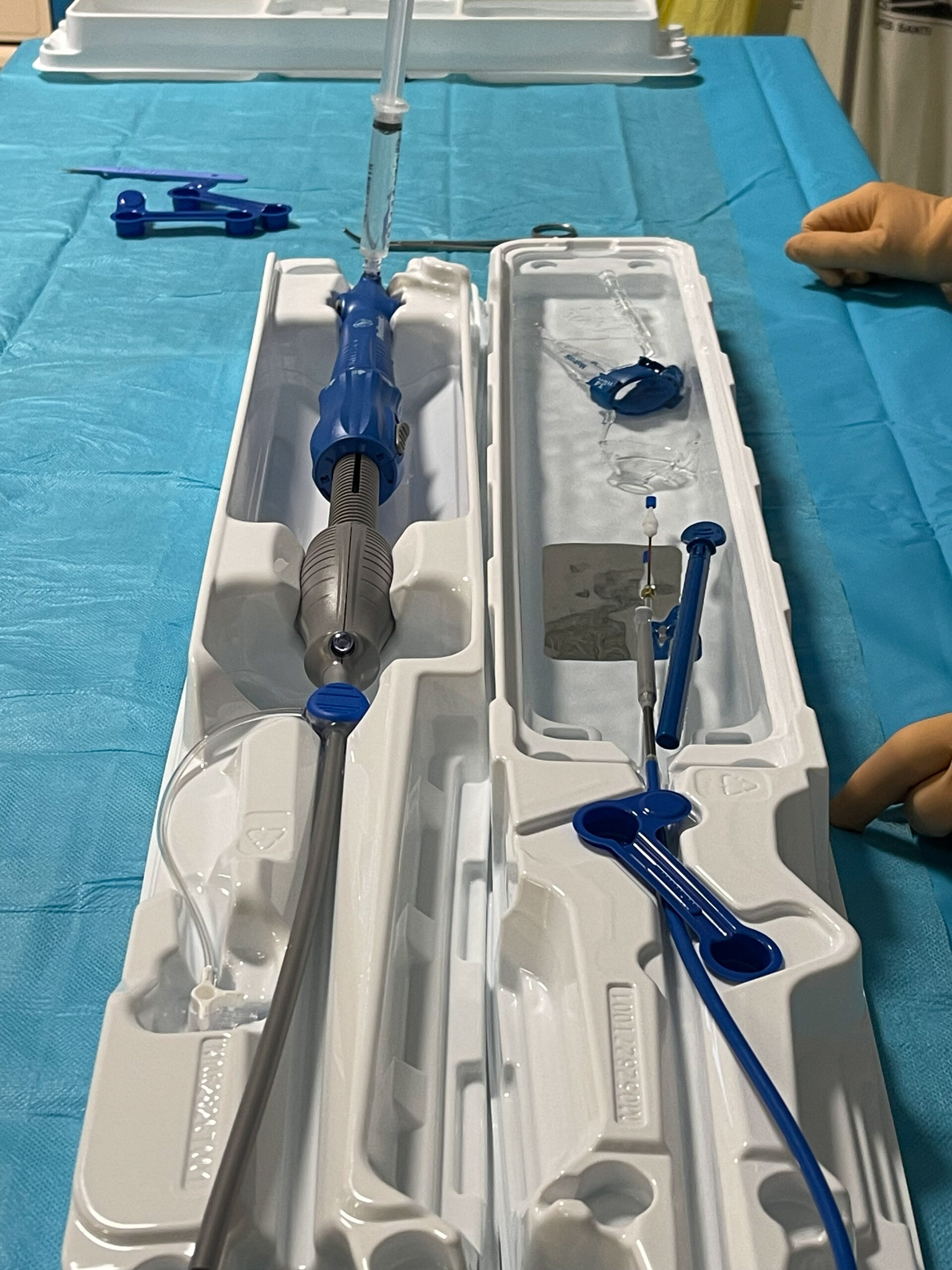
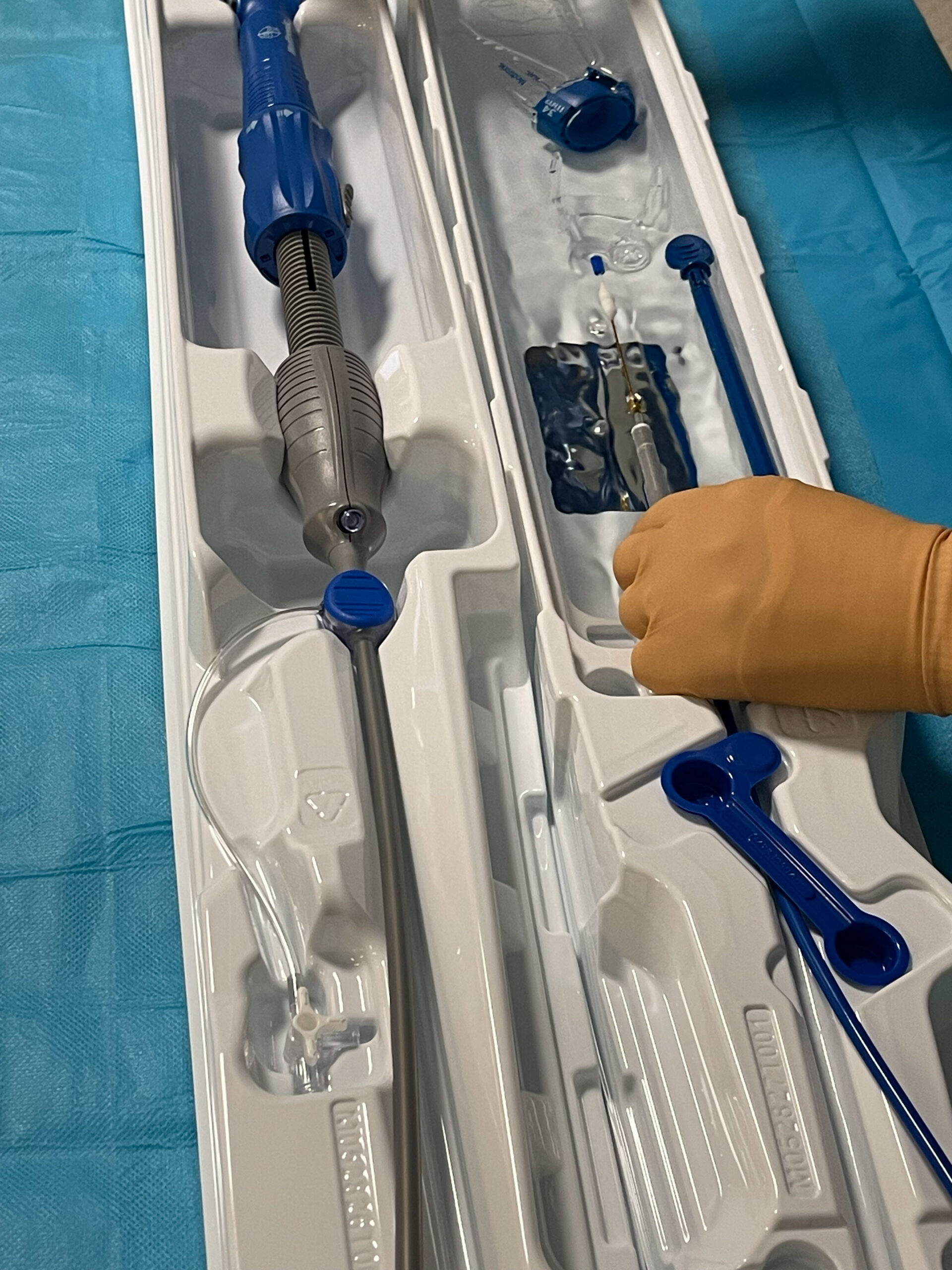
Figure 9. Remplir le bac de sertissage de 2 litres de sérum physiologique stérile à une température 4 à 6 °C.© Nathalie Lattarico
Rinçage de la prothèse dans deux bacs de sérum physiologique stérile à température ambiante.
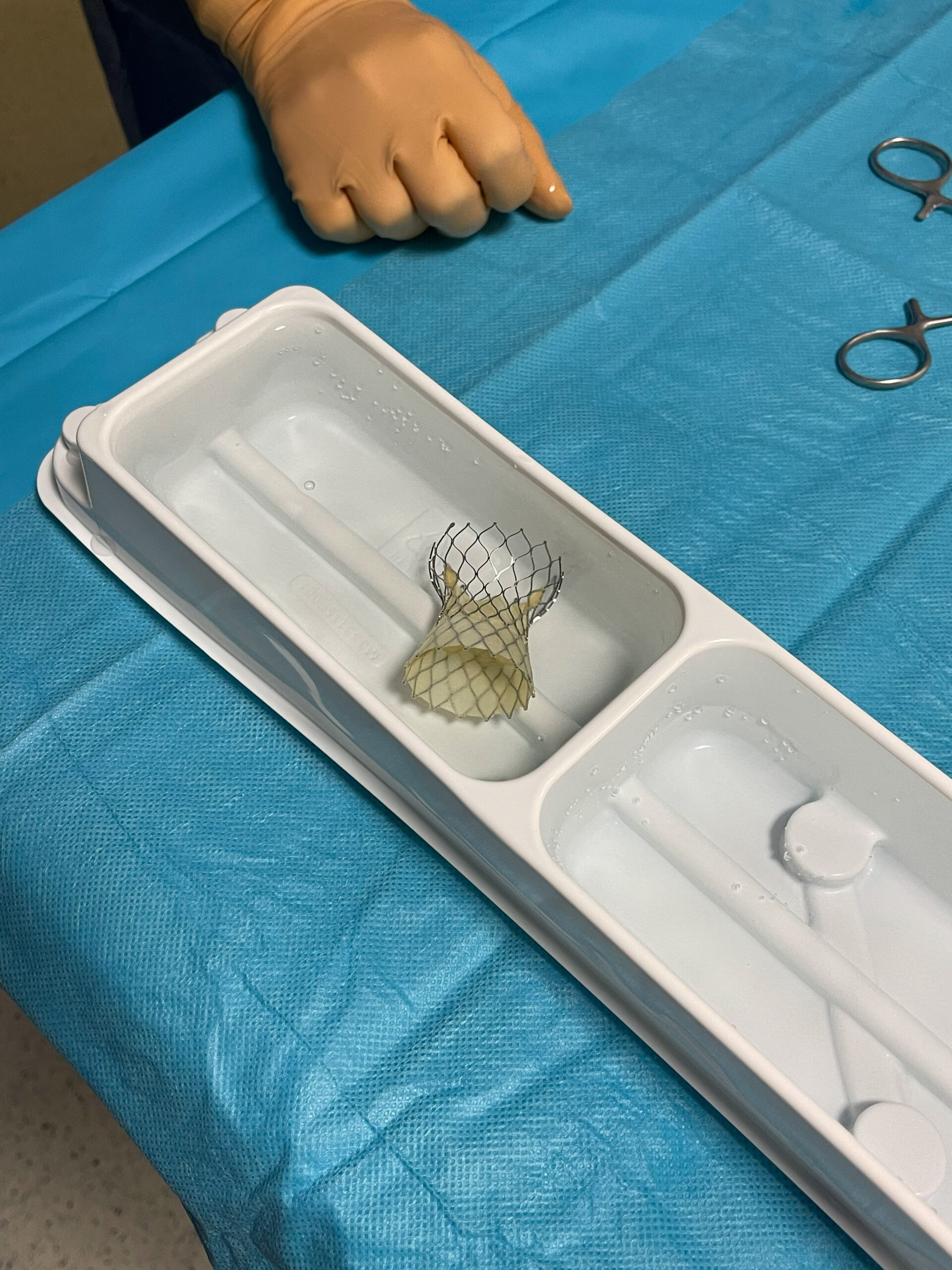
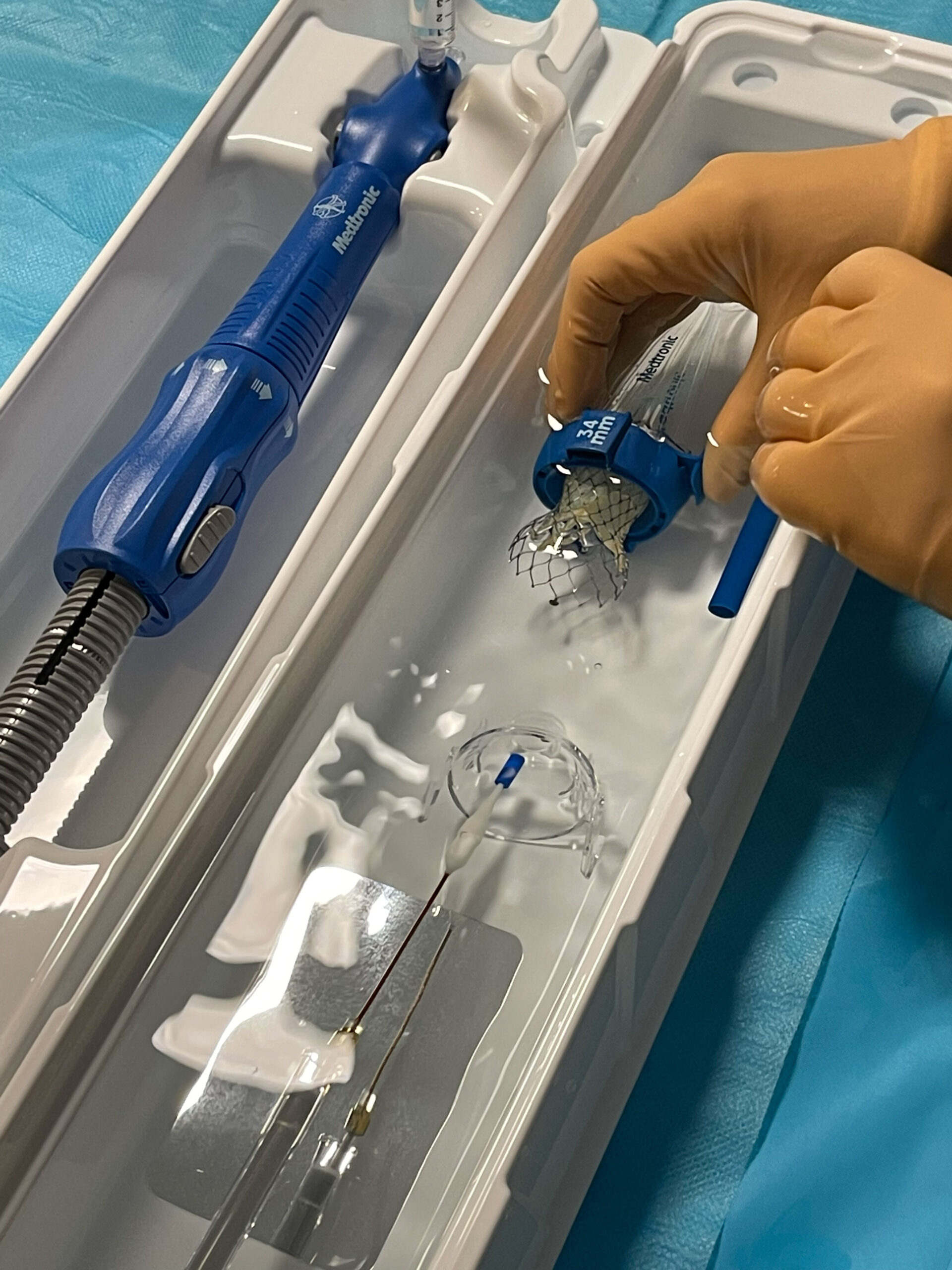

Figure 10. Rinçage de la prothèse dans deux bacs de sérum physiologique stérile à température ambiante.© Nathalie Lattarico
Positionnement de la prothèse dans le cône. Bien mettre la palette « c » vers le haut.

Figure 11. Positionnement de la prothèse dans le cône. Bien mettre la palette « C » vers le haut© Nathalie Lattarico
Commencer le sertissage, capture de la valve dans la capsule. Continuer progressivement la réduction en encapsulant la valve dans le cône.



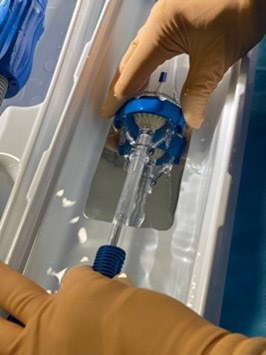

Figure 12. Commencer le sertissage, capture de la valve dans la capsule. Continuer progressivement la réduction en encapsulant la valve dans le cône.© Nathalie Lattarico
Le sertissage terminé, il faut rincer le reste du système, introducteur, cathéter. La valve est vérifiée et validée par les médecins sous scopie.
Vérification du chargement sous scopie avec :
- positionnement des palettes correct ;
- symétrie des étages ;
- absence de maille retournée ;
- descente du plissement de la jupette ne dépassant pas le troisième étage en partant du haut.
Rôle du MERM circulant durant la procédure
Le MERM circulant lors de la procédure TAVI joue un rôle essentiel durant tout l’examen. Après l’installation en binôme du patient, il sert le matériel aux médecins mais aussi au MERM/IDE qui sertit la valve. Il doit être attentif aux différentes étapes de la procédure :
- hémodynamique du patient ;
- nécessité du matériel d’urgence.
Il doit connaître les numéros d’appel d’urgence du chirurgien cardiaque et du chirurgien vasculaire s’il y a des risques de :
- tamponnade ;
- rupture d’anneau ;
- dissection de l’artère fémorale.
Il doit connaître tout le matériel nécessaire à l’urgence :
- « tool box TAVI » qui contient les stents couverts fémoraux en cas d’effraction ou dissection du vaisseau ;
- les ballons pour réaliser une hémostase intrafémorale ;
- le matériel pour réaliser un drainage péricardique ;
- tous les guides et sondes adaptés au geste.
Lors de la procédure et pour un largage optimal de la bioprothèse, il est nécessaire de réaliser une stimulation du ventricule gauche, de bien connaître le matériel de stimulation et de savoir être à l’écoute et aux ordres du médecin.
Lors des gestes de pose de valve aortique, l’équipe est formée, dédiée et surtout experte. Une formation adaptée est délivrée par les cardiologues interventionnels. Le MERM se retrouve seul avec l’IDE après plusieurs interventions en doublure.
Conclusion
On note lors des procédures structurelles que le rôle des paramédicaux (MERM/IDE) est de :
- vérifier le matériel pour le bon déroulement de la session TAVI ;
- assurer l’installation confortable du patient, instaurer le dialogue entre le malade et les équipes paramédicale et médicale ;
- mettre en place des tables stériles ;
- préparer les sites de ponction (radiale gauche – fémorale Dt ou Ghe) + thoracique en cas de drainage péricardique ;
- distribuer aux médecins le matériel nécessaire à la procédure ;
- distribuer du matériel au paramédical qui sertit ;
- anticiper les gestes courants :
- calcul du QRS (ECG) avant et après implantation de valve,
- réalisation du ZERO sur la baie d’hémodynamique,
- sortir le matériel nécessaire afin de pallier l’urgence.
Il n’y a aucune distinction dans le binôme MERM/IDE. Ces deux professionnels partagent des expériences professionnelles d’horizons différents et font preuve de complicité lors du travail. La culture médicamenteuse est plus développée chez l’IDE mais des formations spéciales pour les MERM sont régulièrement réalisées. De son côté, le MERM dispose d’une connaissance plus approfondie en imagerie radiologique et anatomique, ainsi que d’une plus importante connaissance de la radioprotection pour le patient, le personnel de salle et lui-même. Les deux corps de métier ont leur place en salle de cathétérisme, ils sont complémentaires. Objectif principal : remplir sa fonction de prise en charge du patient.







Discussion
Aucun commentaire
Commenter cet article