Introduction
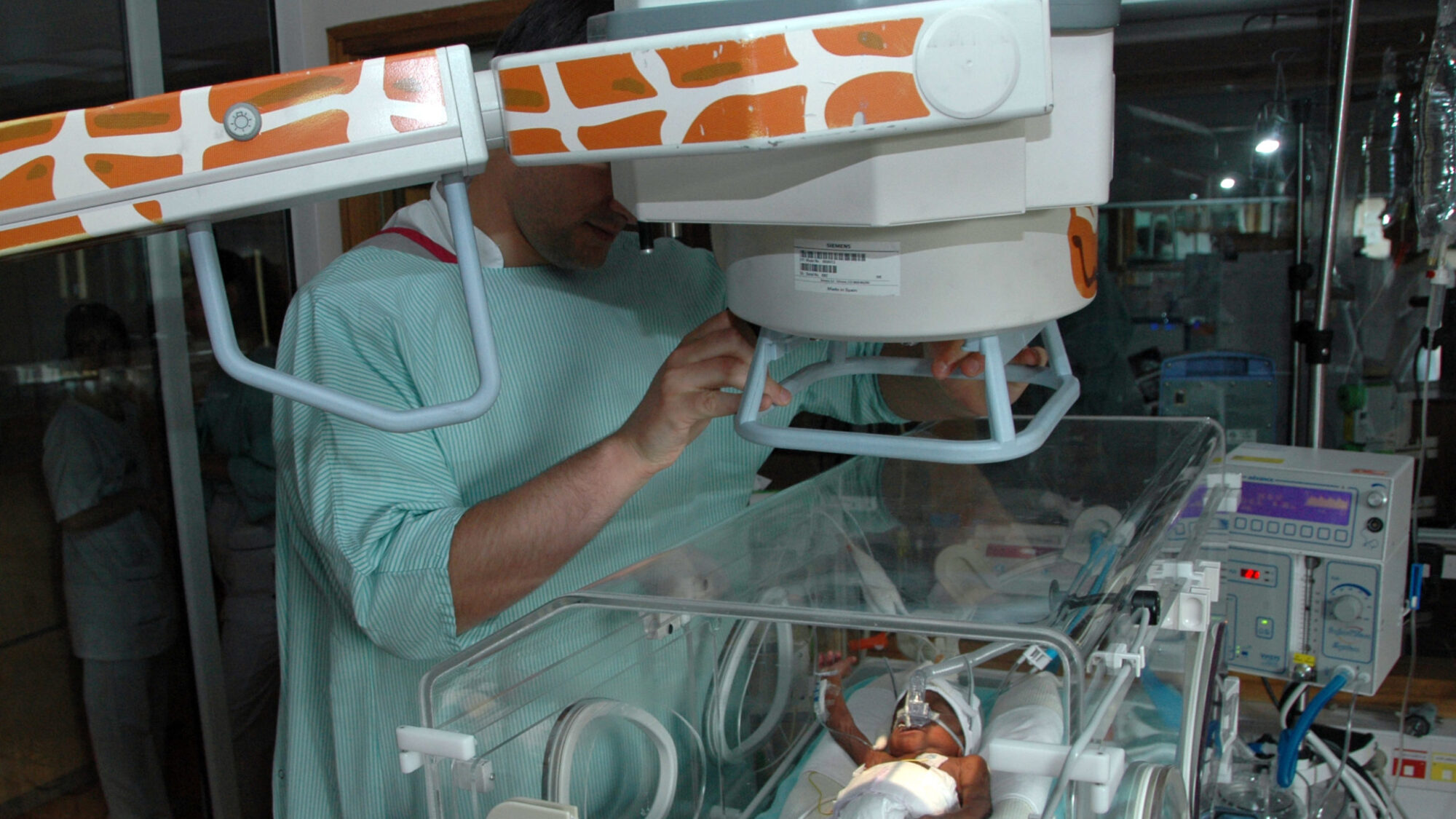
Les enfants sont-ils plus radiosensibles que les adultes ? Au premier abord, notre intuition dénuée de connaissances scientifiques et médicales aurait tendance à répondre par l’affirmative, ne serait-ce qu’en considérant les enfants comme des êtres « plus fragiles ». Toutefois, sans se lancer dans des études rhétoriques poussées, répondre « oui » à cette question, c’est aussi admettre qu’après avoir été radiosensible enfant, on devient plus radiorésistant (moins radiosensible) adulte. Et là, se pose alors une autre question : que se passe-t-il donc dans les cellules pour qu’un humain passe de l’état « radiosensible » à un état plus « radiorésistant » au moment de la majorité ? L’intuition se heurte alors au bon sens : les choses sont probablement plus compliquées. Pourtant, on lit régulièrement dans la littérature scientifique comme un fait établi que les enfants, notamment en bas âge, sont plus radiosensibles plus les adultes. Certains auteurs avancent même des chiffres :







Discussion
Aucun commentaire
Commenter cet article